Diabète de type I (Diabète sucré de type I)
Le diabète sucré insulino-dépendant, également appelé diabète jeune, débute généralement à l`enfance. Le type I représente environ 10% de tous les diabètes.
Dans le diabète de type I, le pancréas est incapable de synthétiser l`insuline. Cette insuline permet l`absorption du glucose par les cellules. Le glucose est transformé en énergie dans ces cellules. Si cette transformation est impossible en raison d`une insuffisance en insuline, la concentration en glucose dans le sang dépasse le taux normal.
Si la concentration en glucose dans le sang est excessive, le surcroît de glucose est éliminé en partie dans les urines; il est donc possible de mesurer ce glucose dans l`urine. Cette élimination du glucose engendre une perte d`eau supérieure à la normale dans tout le corps, ce qui provoque une déshydratation se traduisant par une grande soif. L`insuline a pour autre fonction d`inhiber la formation du glucose, qui a essentiellement lieu dans le foie. En l`abscence d`insuline, on assiste donc à une augmentation du taux de sucre sanguin (glycémie).
Une nouvelle forme spécifique de diabète de type I est le diabète LADA (Latent Autoimmune Diabetes of Adults), qui survient chez les personnes de plus de 25 ans.
Le diabète de type I est causé par une absence de production d`insuline par l`organisme. Il s`agit d`une maladie auto-immune: les anticorps synthétisés par l`organisme détruisent les cellules du pancréas, qui produisent l`insuline.
A ce jour, on ne sait pas encore bien comment se déroule la destruction des cellules produisant l`insuline. Les soupçons se portent toufefois sur des bactéries ou des virus présentant des similarités avec les cellules pancréatiques, ce que explique la confusion de l`organisme entre les deux et la destruction erronée de ses propres cellules.
Les facteurs génétiques et environnementaux ainsi que les habitudes alimentaires semblent influencer ce risque. Les résultats de recherches ont montré que l`allaitement (lait marternel) pourrait jouer un rôle de protection.
La maladie peut être asymptomatique. Les symptômes suivant peuvent laisser penser à un diabète et devraient faire l`objet d`une consultation médicale:
- Soif intense (importantes pertes d`eau)
- Mictions fréquentes
- Sensation de faiblesse générale
- Perte d`appétit et de poids
- Odeur buccale d`acétone (odeur du dissolvant)
- Grande faim et fragilité psychique en cas d`hypoglycémie
- Anamnèse avec prise en compte des symptômes du patient
- Détermination de la glycémie à jeun
- Examen du fond d`oeil/pression oculaire, fonction rénale, lipides sanguins, tension artérielle (qui permet de reconnaître précocément des complications)
- Recherche d`anticorps spécifiques, qui ont été mis en évidence chez 90 % des patients diabétiques de type I
- Analyses urinaires régulières
- Examen physique (pieds)
- ECG
Mesures générales
Le point essentiel est d`accepter la maladie. Durant la phase de conseils, le patient (pour les enfants, les parents participent également) apprend à mesurer sa glycémie et à faire les injections d`insuline. Le patient apprend à reconnaître les signes d`une hypoglycémie. Des visites de contrôles régulières sont indispensables.
Médicaments
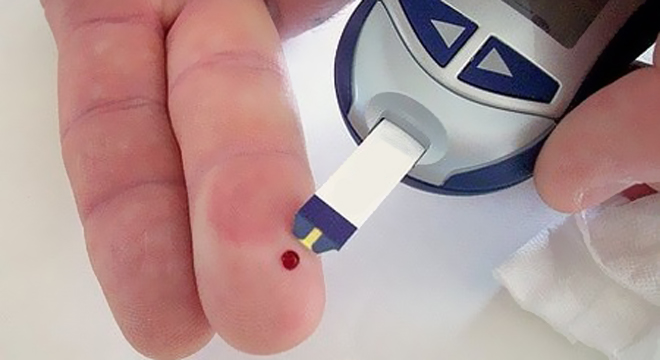
Insuline: à l`aide d`un lecteur de glycémie, l`enfant ou la personne responsable peut mesurer la glycémie. La quantité d`insuline à injecter dépend de la valeur de la glycémie, de l`alimentation et des activités physiques.
Traitement par pompe à insuline (CSII)
Une pompe électrique permet d`injecter de façon continue la quantité d`insuline programmée au moyen d`un cathéter dont l`aiguille est fixée sous la peau. Cette technique présente l`avantage que le patient n`a plus besoin de s`injecter l`insuline. Comme pour les injections d`insuline, le contrôle de la glycémie doit être réalisé 4 à 6 fois par jour..
La pompe a la taille d`un paquet de cigarette et peut se porter à la ceinture ou dans une poche.
C`est au médecin de décider du mode d`administration le plus adapté au patient.
Les indications du traitement par pompe à insuline sont:
- Lorsque le sujet a un mode de vie irrégulier (par ex. travail par postes
- En cas de perception insuffisante des épisodes d`hypoglycémie ou en cas d`hypoglycémie nocturne
- En cas de grossesse
- En cas de pancréatite chronique
- Pour améliorer la qualité de vie du patient
Cependant, il existe des situations qui se prêtent mal à l`utilisation d`une pompe à insuline:
- Voyageurs: dans certains pays, il est impossible d`acheter des recharges ou pièces de rechange en cas de dysfonctionnement.
- Une précision d`application et une bonne hygiène générale sont nécessaires pour utiliser la pompe.
- Lorsque l`aiguille se bouche, le patient peut se trouver dans une situation critique.
- La quantité d`insuline à injecter ne peut pas être modifiée facilement, or en cas d`activités sportives, de repas importants et de consommation d`alcool, il faut adapter la dose d`insuline pour éviter toute situation d`hypo- ou d`hyperglycémie.
- Des allergies sont possibles.
Des consultations médicales régulières et une visite annuelle chez l`ophtalmologue sont obligatoires. En cas de complications ou de maladie associée comme la grippe, une consultation chez le médecin s`impose.
Urgence
Le sucre et le fructose peut s`avérer utiles en cas d`hypoglycémie. Dans les cas plus sévères, il convient toutefois de consulter rapidement un médecin.
Il n`est pas possible de guérir du diabète de type I, cependant un traitement approprié permet de diminuer le risque de complications tardives.
Les complications possibles sont:
- Troubles oculaires
- Inflammations des nerfs
- Affections rénales
- Atteintes des vaisseaux (artériosclérose, hypertension artérielle, accident cérébral, infarctus du myocarde)
- Réactions cutanées et guérison retardée des plaies
- Infections (surtout des voies urinaires et de la peau)
- Impuissance
- Forte augmentation de la glycémie (hyperglycémie)
- Hypoglycémie par excès d`insuline