Dépendance alcoolique

Lorsque la consommation d`alcool entraîne des modifications des réactions psychiques et/ou physiques, on parle de mésusage ou d`abus d`alcool.
Lorsque l`abus d`alcool entraîne un besoin irrésistible et un état de dépendance, on parle de toxicomanie.
Le terme «toxicomanie»a été remplacé par l`Organisation Mondiale de la Santé (OMS) par la notion de «dépendance». Il faut distinguer la dépendance psychique, à savoir un désir puissant et irrésistible de consommer une certaine substance, de la dépendance physique, caractérisée par la nécessité d`augmenter les doses, associée à des réactions de sevrage.
La transition entre la dépendance psychique et physique est floue. Lorsque la consommation régulière d`alcool est interrompue par un évènement extérieur comme une hospitalisation, les signes typiques de sevrage (agitation, tremblements, nausées et vomissements) se manifestent.
Dans les cas graves, des crises d`épilepsie peuvent survenir et aboutir à un delirium tremens. En plus des tremblements et des vomissements, le tableau clinique du delirium tremens inclut également des hallucinations, des tressaillements musculaires et des convulsions pouvant aller jusqu`au coma.
Les alcooliques sont des buveurs excessifs dont la dépendance à l`égard de l`alcool atteint un degré tel qu`ils présentent des troubles mentaux notables et des problèmes de santé physique et psychique. Ils ont des problèmes de relations humaines et assument mal leur rôle social et professionnel. Ils peuvent également montrer uniquement des signes avant-coureurs d`une telle évolution.

La maladie alcoolique se développe en plusieurs phases, qui sont reconnaissables par certains symptômes spécifiques. De nombreux alcooliques sont traités trop tardivement ou pas du tout en raison d`un manque de prise de conscience du problème. Par contre, tout adulte qui consomme de l`alcool ne doit pas nécessairement être considéré comme alcoolique.
En revanche, chez les jeunes, les premières consommations excessives d`alcool doivent être prises au sérieux puisqu`elles indiquent des troubles potentiels dans le développement de la personnalité. Les résultats des recherches du Prof. E. M. Jellinek sur les différentes phases de la dépendance à l`alcool (1951) telles qu`elles sont décrites ci-dessous constituent une aide précieuse dans l`appréciation de la gravité de la consommation d`alcool.
Formes et types d`alcoolisme
Alcoolisme Alpha
Ces personnes boivent pour tenter de résoudre leurs problèmes. Elles sont exposées au risque de dépendance mais parviennent toutefois à contrôler leur consommation d`alcool.
Alcoolisme Bêta
Ces personnes sont des buveurs occasionnels qui ne souffrent d`aucune dépendance. Elles sont toutefois exposées aux complications de la consommation excessive d`alcool comme les lésions hépatiques et les gastrites.
Alcoolisme Gamma
Ces personnes sont à la fois dépendantes physiquement et psychiquement. Elles ont perdu le contrôle sur leur consommation d`alcool.
Alcoolisme DeltaCes personnes parviennent à contrôler relativement longtemps leur consommation d`alcool. Elles sont physiquement dépendantes mais pas psychiquement. En dépit d`une intoxication chronique quasi-permanente, leur maladie passe presque inaperçue.
Alcoolisme EpsilonCe sont des buveurs périodiques. Après de longues périodes d`abstinence, ils boivent de façon incontrôlée pendant des jours.
Dans la plupart des cas, il s`agit de formes mixtes qui ne peuvent pas être attribuées à une catégorie bien définie.
La maladie alcoolique se développe en plusieurs phases, qui sont reconnaissables par certains symptômes spécifiques. De nombreux alcooliques sont traités trop tardivement ou pas du tout en raison d`un manque de prise de conscience du problème. Par contre, tout adulte qui consomme de l`alcool ne doit pas nécessairement être considéré comme alcoolique.
En revanche, chez les jeunes, les premières consommations excessives d`alcool doivent être prises au sérieux puisqu`elles indiquent des troubles potentiels dans le développement de la personnalité. Les résultats des recherches du Prof. E. M. Jellinek sur les différentes phases de la dépendance à l`alcool (1951) telles qu`elles sont décrites ci-dessous constituent une aide précieuse dans l`appréciation de la gravité de la consommation d`alcool.
Formes et types d`alcoolisme
Alcoolisme Alpha
Ces personnes boivent pour tenter de résoudre leurs problèmes. Elles sont exposées au risque de dépendance mais parviennent toutefois à contrôler leur consommation d`alcool.
Alcoolisme Bêta
Ces personnes sont des buveurs occasionnels qui ne souffrent d`aucune dépendance. Elles sont toutefois exposées aux complications de la consommation excessive d`alcool comme les lésions hépatiques et les gastrites.
Alcoolisme Gamma
Ces personnes sont à la fois dépendantes physiquement et psychiquement. Elles ont perdu le contrôle sur leur consommation d`alcool.
Alcoolisme Delta
Ces personnes parviennent à contrôler relativement longtemps leur consommation d`alcool. Elles sont physiquement dépendantes mais pas psychiquement. En dépit d`une intoxication chronique quasi-permanente, leur maladie passe presque inaperçue.
Alcoolisme Epsilon
Ce sont des buveurs périodiques. Après de longues périodes d`abstinence, ils boivent de façon incontrôlée pendant des jours.
Dans la plupart des cas, il s`agit de formes mixtes qui ne peuvent pas être attribuées à une catégorie bien définie.

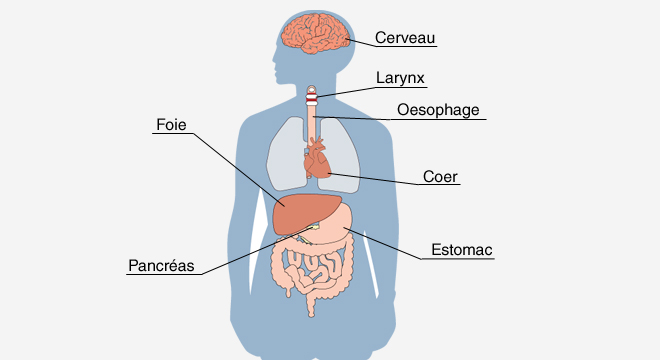
En principe, l`alcool à fortes doses lèse chaque cellule du corps parce qu`il déshydrate les cellules, ce qui peut provoquer des lésions très graves.
Cerveau
Lors de chaque intoxication alcoolique, des cellules cérébrales meurent. La consommation chronique d`alcool provoque une atrophie progressive du cerveau. Pendant très longtemps, cette diminution de la taille du cerveau n`a aucune répercussion sur les performances intellectuelles puisque notre cerveau dispose de plus de 100 milliards de cellules nerveuses.
Les fonctions des cellules détruites sont assumées par des cellules de réserve, qui doivent néanmoins apprendre ces fonctions au préalable. La réserve de cellules s`amenuise systématiquement avec la consommation d`alcool. Les lésions cérébrales occasionnées par l`alcool sont les plus fréquentes et les plus graves; elles doivent être prises beaucoup plus au sérieux que d`autres lésions comme les lésions hépatiques.
Muqueuse buccale/larynx
Même la consommation d`un litre de bière par jour augmente le risque de cancer de la muqueuse buccale, du larynx et de l`oesophage, surtout si elle est associée au tabagisme.
Système cardiovasculaire
Contrairement à l`idée reçue selon laquelle l`alcool réduirait le risque d`infarctus du myocarde, il a été montré que même de faibles quantités d`alcool augmentent la tension artérielle. Chez de nombreux hypertendus, la consommation d`alcool est le plus important et le seul facteur en cause. Or, une hypertension artérielle constitue un facteur de risque pour les accidents vasculaires cérébraux et pour les infarctus du myocarde. Par ailleurs, l`alcool engendre une augmentation des lipides sanguins, notamment des triglycérides. En raison de sa haute teneur en calories, il est source de surpoids. Pour toutes ces raisons, les complications cardiovasculaires sont programmées à l`avance.
Estomac
Des lésions de la muqueuse gastrique se manifestant sous forme de douleurs gastriques ou de nausées sont presque toujours présentes chez les consommateurs réguliers d`alcool et chez les sujets alcoolo-dépendants. De petites hémorragies gastriques peuvent provoquer des vomissements ayant une apparence de marc de café ou de vrais vomissements de sang clair, en cas d`inflammation au niveau de la partie supérieure de l`estomac. Les ulcères gastriques ne sont pas rares, surtout à cause du cercle vicieux alcool-stress-alcool. Des antalgiques comme l`aspirine ou l`« Alka Seltzer » augmentent encore ce risque.
Pancréas
Les complications d`une consommation d`alcool de longue durée sont: inflammation du pancréas, troubles de la synthèse d`insuline au sein de la glande avec apparition d`un diabète, et risque de cancer du pancréas.
Foie
Le foie est le laboratoire chimique de notre organisme. Sa fonction consiste à métaboliser les produits toxiques et les substances devant être éliminées par le rein. En cas de sollicitation excessive, les lésions du foie se manifestent en trois stades:
1. Stéatose du foie
La graisse provenant du métabolisme de l`alcool ne peut pas être évacuée et se dépose entre les cellules hépatiques. Le volume du foie peut doubler. Comme le foie n`est pas sensible à la douleur, ce stade passe souvent inaperçu pendant longtemps; en revanche, il peut déjà être détecté par une augmentation de la valeur de gamma GT. (valeur normale: 8-28; valeur anormale de 30 à 100-200 et plus) et le médecin peut également palper l`augmentation du volume du foie. En cas d`abstinence, cette stéatose du foie peut complètement régresser.
2. Hépatite
Les manifestations de l`hépatite peuvent s`étendre d`une absence relative de symptômes, à une jaunisse (hépatite) jusqu`à une insuffisance hépatique aiguë pouvant mettre la vie du patient en danger. Cette insuffisance hépatique est due à l`acétaldéhyde, qui est un produit provenant du métabolisme de l`alcool par les cellules hépatiques.
Les cellules hépatiques se nécrosent et ne sont plus remplacées. La nécrose des cellules se manifeste par une augmentation du taux des enzymes hépatiques, notamment des transaminases. En cas d`abstinence, les lésions ne progressent plus mais la guérison totale n`est plus possible.
3. Cirrhose hépatique
Lorsque le sujet continue à boire, l`inflammation du foie se transforme en une cirrhose hépatique. Au cours de ce processus, les cellules hépatiques meurent en masse et sont remplacées par du tissu fibreux, ce qui engendre une diminution du volume du foie. Autres conséquences: formation de varices oeosphagiennes avec hémorragie en cas de rupture, développement d`une hypertension portale avec formation d`ascite (accumulation d`eau dans l`abdomen), auto-empoisonnement du sang par accumulation d`ammoniac, mort pénible. Seule chance de survie: abstinence totale (environ 18'000 morts par an suite à une cirrhose hépatique).
Nerfs
L`alcool, en tant que substance toxique pour les cellules, lèse directement les fibres nerveuses. En raison de la déficience en vitamines B, très fréquente chez les alcooliques, des lésions des gaines des fibres nerveuses apparaissent.
Conséquences: polyneuropathie, douleurs dans les jambes et dans les bras, crampes musculaires dans les mollets, picotements ou perte de sensibilité cutanée, insécurité lors de la marche et paralysies. En cas d`abstinence, ces lésions prennent de nombreux mois à disparaître. Seul traitement : administration de préparations à base vitamine B.
Autres lésions
Les poumons, les intestins, la peau, les os et les articulations peuvent également être endommagés.

Le traitement doit être adapté individuellement à chaque patient. Le traitement repose sur un modèle se déroulant en plusieurs phases.
1. Phase de contact
Le patient qui cherche de l`aide s`adresse le plus souvent d`abord à son médecin traitant ou à un service de consultation. La situation du patient, sa motivation et sa perception sont alors clarifiées. Un traitement efficace présuppose que le patient veuille guérir. D`éventuelles manifestations de sevrage doivent également prises en compte et il convient de décider si le patient peut être traité à domicile ou si une hospitalisation s`impose.
2. Phase de désintoxication
En cas de dépendance physique, la désintoxication est réalisée sous surveillance médicale stricte, généralement à l`hôpital, sous 10 jours environ. Un traitement médicamenteux d`appoint est souvent nécessaire.
Pour éviter les rechutes (environ 50% des patients rechutent dans les 3 premiers mois), le traitement médicamenteux est instauré durant les premiers mois. A cet effet, l`acamprosate est souvent prescrit pour supprimer le désir d`alcool.
3. Phase de sevrage
La phase de sevrage, à domicile ou à l`hôpital, inclue également de l`ergothérapie et un encadrement social. Par ailleurs, des psychologues aident le patient à rester sobre, par des thérapies individuelles ou de groupe. L`inclusion des membres de la famille revêt une importance primordiale.
Sur le long terme, il est incontournable que les patients alcooliques trouvent une solution aux problèmes sous-jacents qui les ont conduits à devenir alcooliques, ce qui peut prendre de nombreuses années.
4. Phase de réhabilitation
Après la phase de sevrage, un état de stabilité est souvent atteint. Le patient est convaincu d`être devenu abstinent. Mais de retour dans son environnement habituel, il est souvent dépassé par les problèmes qui l`ont rendu alcoolique. Au long cours, ces problèmes doivent absolument trouver une solution satisfaisante, ce qui nécessite souvent un engagement à vie.
Dans la population générale, les succès d`un traitement sont souvent considérés comme minimes. Des expériences scientifiques ont révélé des résultats divergents, mais positifs. Après un sevrage alcoolique mené à terme, env. 65% des personnes sont encore sobres après six mois; env. 50 à 60% le sont encore un an et demi après.
Delirium tremens
En cas d`arrêt brusque de la consommation d`alcool, par ex. en cas d`hospitalisation après un accident, un dysfonctionnement cérébral peut survenir dans les 2 à 6 jours qui suivent. Ainsi le delirium tremens est une manifestation spécifique du syndrome de sevrage. Il se caractérise par des hallucinations («souris blanches», entendre des voix), agitations, c`est-à-dire excitation, désorientation, tressaillements musculaires et par des risques de collapsus cardiovasculaire. Dans env. 20% des cas, le patient en décède.
Convulsions
Les accès, qui ressemblent à une crise d`épilepsie, se manifestent souvent en cas d`arrêt brusque de la consommation d`alcool (chez environ 20-30% des alcoolo-dépendants). Ces convulsions apparaissent soit de façon isolée soit en association avec un délire du sevrage. Des convulsions peuvent également survenir alors que le patient boit encore. Après la survenue d`une première crise, le risque de répétition est grand. A chaque crise épileptique, les cellules cérébrales meurent en masse.
Syndrome de Korsakov
Ce syndrome constitue la lésion cérébrale induite par l`alcool la plus sévère. Il tient son nom du psychiatre russe Sergei Korsakov, qui l`a décrit pour la première fois en 1854. En raison des nécroses cellulaires dans des régions spécifiques du cerveau, le patient est atteint de troubles graves de la mémoire et de l`orientation. Dans les cas extrêmes, il devient amnésique et ne fait plus la distinction entre hier et demain.
Il ne sait plus qui il est, où il est et ne reconnaît plus les personnes de son entourage. Cet état est généralement irréversible, même en cas d`abstinence. La plupart des patients atteints du syndrome de Korsakov sont souvent internés dans un service de psychiatrie fermé. Lorsqu`un alcoolique n`arrête pas l`alcool à temps ou s`il ne décède pas avant, le syndrome de Korsakov est le stade terminal quasiment inévitable.
Rechutes fréquentes
La phase de sevrage s`étale sur des semaines voire des mois. Durant cette phase, les patients apprennent à vivre sans l`alcool, sous la surveillance d`experts de services de consultation.
Durant cette phase, les rechutes sont programmées à l`avance. Comme pour les autres toxicomanies, les alcooliques ne parviennent pas à rester sobres d`emblée.
Les rechutes sont très fréquentes lors d`un traitement à domicile. C`est la raison pour laquelle les hospitalisations sont préférables. La durée d`hospitalisation varie entre 3 et 12 mois. A ce jour, des traitements en semi-hospitalisation sont également possibles en Suisse.
Le traitement de l`alcoolisme ne repose pas uniquement sur le sevrage. L`encadrement psychothérapeutique, individuel ou en groupe, et les thérapies de couple ou familiales, ainsi que l`ergothérapie aident le patient à résoudre les problèmes personnels et sociaux qui l`ont conduit à devenir alcoolique.

Groupes de soutien
Les groupes de soutien comme les alcooliques anonymes apportent un soutien basé sur l`expérience: un sevrage permanent peut être obtenu grâce aux échanges et discussions avec les autres membres.
A cet égard, le patient doit vraiment vouloir s`en sortir. Pourtant, la tentation est grande: les occasions d`être confronté à l`alcool sont nombreuses au quotidien. Pourtant, une personne qui a été dépendante un jour, ne sera plus jamais capable de contrôler sa consommation d`alcool.